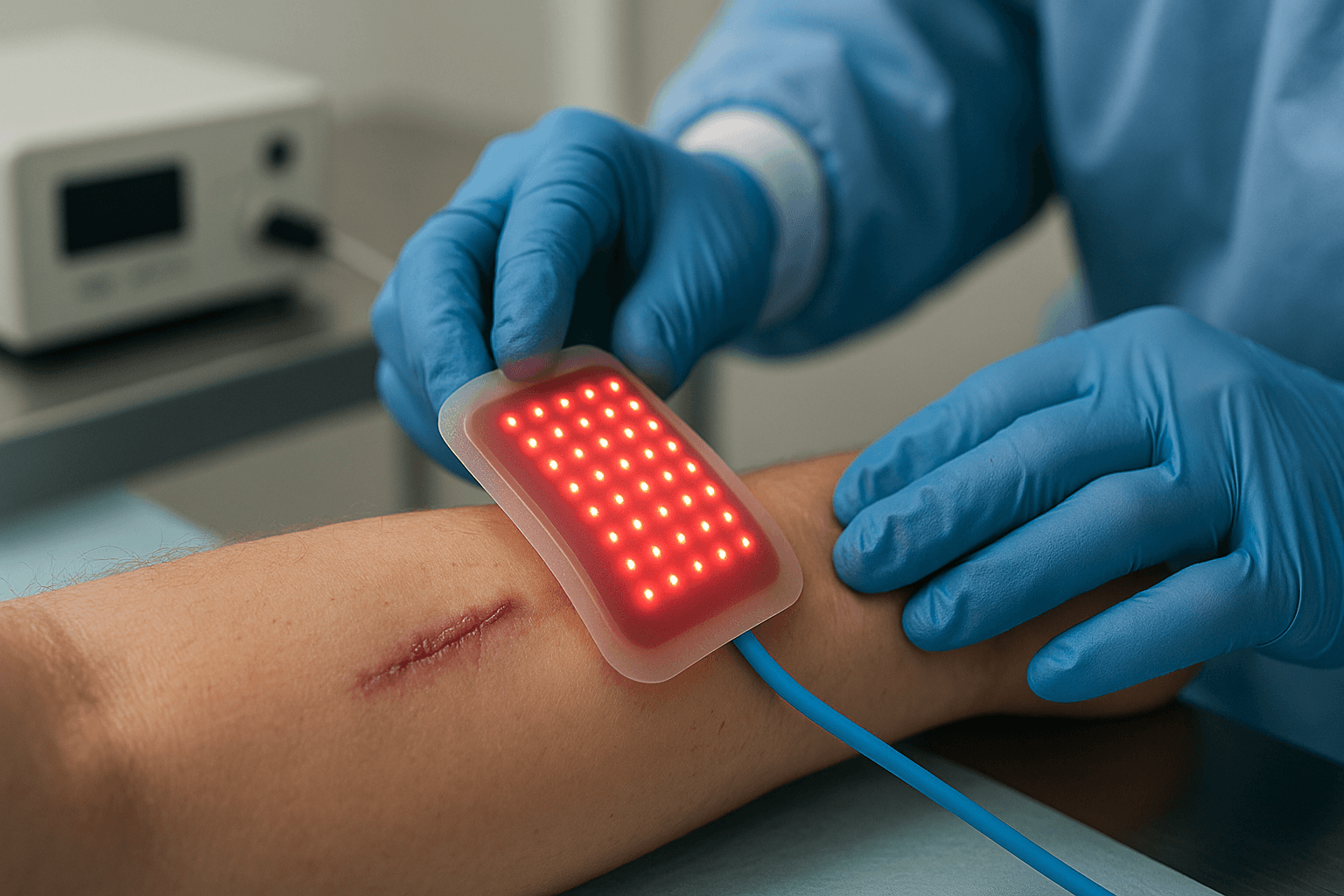
Wyobraź sobie terapię, która namierza guz światłem, podgrzewa wyłącznie jego komórki i zostawia zdrową skórę w spokoju. Bez chemii w całym organizmie, bez skomplikowanych laserów. Brzmi jak science-fiction? A jednak — zespół z University of Texas w Austin pokazał, że to realne w testach laboratoryjnych: bliskie podczerwone światło LED połączone z nanopłatkami tlenku cyny (SnOx) potrafi zabić komórki nowotworowe, nie naruszając zdrowych. W próbkach in vitro zniszczono do 92% komórek raka skóry i około 50% komórek raka jelita grubego w 30 minut, przy jednoczesnym braku szkody dla zdrowych fibroblastów skóry.
O co w tym chodzi
To terapia fototermiczna. Tłumacząc bez żargonu: światło wnika płytko w tkankę i jest wchłaniane przez maleńkie „płatki” materiału (SnOx) dostarczone w okolice guza. Te płatki działają jak mikrogrzejniki — zamieniają światło w ciepło, które uszkadza błony i białka komórek nowotworowych. Zdrowe komórki pozostają w dużej mierze nietknięte, bo po pierwsze nie gromadzą tyle ciepła, a po drugie SnOx celuje w nowotwór. Efekt: ogrzewamy problem, a nie cały organizm.
Dlaczego LED, a nie laser?
Do tej pory fototermia kojarzyła się z drogimi, precyzyjnymi laserami, które wymagają wyspecjalizowanych ośrodków i niosą ryzyko oparzeń. Tutaj badacze użyli tańszych, przenośnych diod LED o łagodniejszym, szerszym widmie. Dają równiejsze ogrzewanie, mniejsze ryzyko uszkodzeń i niższy koszt sprzętu — słowem, technologia łatwiejsza do wdrożenia również w miejscach o ograniczonych zasobach.
Co dokładnie zrobiono w laboratorium?
Zespół opracował customowy panel LED w bliskiej podczerwieni, który aktywuje nanopłatki SnOx. W testach in vitro:
- ~92% żywotności komórek raka skóry zostało wyeliminowane,
- ~50% — w przypadku komórek raka jelita grubego,
- brak cytotoksyczności wobec zdrowych komórek skóry,
- a same nanopłatki zachowały stabilność po wielokrotnych cyklach naświetleń.
To ważne liczby, ale pamiętaj: to etap przedkliniczny (szalki), nie badanie na pacjentach. Droga do standardu leczenia prowadzi przez testy na modelach zwierzęcych i później przez badania kliniczne.
Co z tego może wyniknąć dla pacjentów?
Najbardziej oczywiste zastosowanie to nowotwory powierzchowne, np. czerniak czy rak podstawnokomórkowy, które można oświetlić z zewnątrz. Badacze wyobrażają sobie nawet „plaster LED” stosowany po wycięciu guza — by „dopalić” resztkowe komórki nowotworowe i obniżyć ryzyko nawrotu. Dzięki niskim kosztom i prostocie takie urządzenia mogłyby trafić bliżej pacjenta, a nie tylko do dużych szpitali.
A co z bezpieczeństwem?
Klucz tkwi w lokalności działania. W przeciwieństwie do chemii, która „dotyka” całego organizmu, tu energia jest skupiona w miejscu guza. LED-y dodatkowo zmniejszają ryzyko poparzeń względem laserów, a SnOx to stabilny, biokompatybilny materiał, projektowany tak, by pochłaniał „bezpieczne” dla tkanek długości fal. Oczywiście pełne profile bezpieczeństwa dopiero ustalą badania kliniczne.
Co dalej?
Naukowcy sprawdzają teraz:
- różne długości fal i czasy ekspozycji,
- materiały pokrewne SnOx, które mogłyby sięgnąć głębiej położonych guzów (np. piersi, jelita),
- a także miniaturowe, wszczepialne systemy, zapewniające kontrolę fototermiczną „od środka”. Równolegle rozważa się łączenie LED-fototermii z immunoterapią lub lekami celowanymi, bo ciepło może uwrażliwiać raka i pobudzać układ odpornościowy.
Uczciwie i bez ściemy: na jakim etapie to jest?
To przełomowe, ale wczesne. Mamy solidne wyniki in vitro i rosnący stos publikacji o nanomateriałach dla fototermii; jednak zanim trafi do gabinetu, potrzebne są lata walidacji: bezpieczeństwo, skuteczność, standaryzacja dawki światła i ilości nanomateriału, sposoby dostarczania do tkanek. W medycynie nie ma drogi na skróty — ale tu widać realny potencjał: precyzyjne, tańsze i bardziej „ludzkie” leczenie nowotworów.
Najważniejsze wnioski w 30 sekund
- Światło LED + nanopłatki SnOx selektywnie grzeją i niszczą komórki raka, oszczędzając zdrowe.
- W testach na komórkach: 92% (rak skóry) i 50% (rak jelita) mniej żywotnych komórek po 30 minutach.
- LED oznacza niższy koszt, większą dostępność i mniejsze ryzyko niż lasery.
- To jeszcze nie terapia dla pacjentów — ale obiecujący kierunek dla leczenia nowotworów powierzchownych i nie tylko.
Uwaga: ten artykuł ma charakter informacyjny i nie stanowi porady medycznej. Decyzje terapeutyczne zawsze podejmuj z lekarzem prowadzącym.